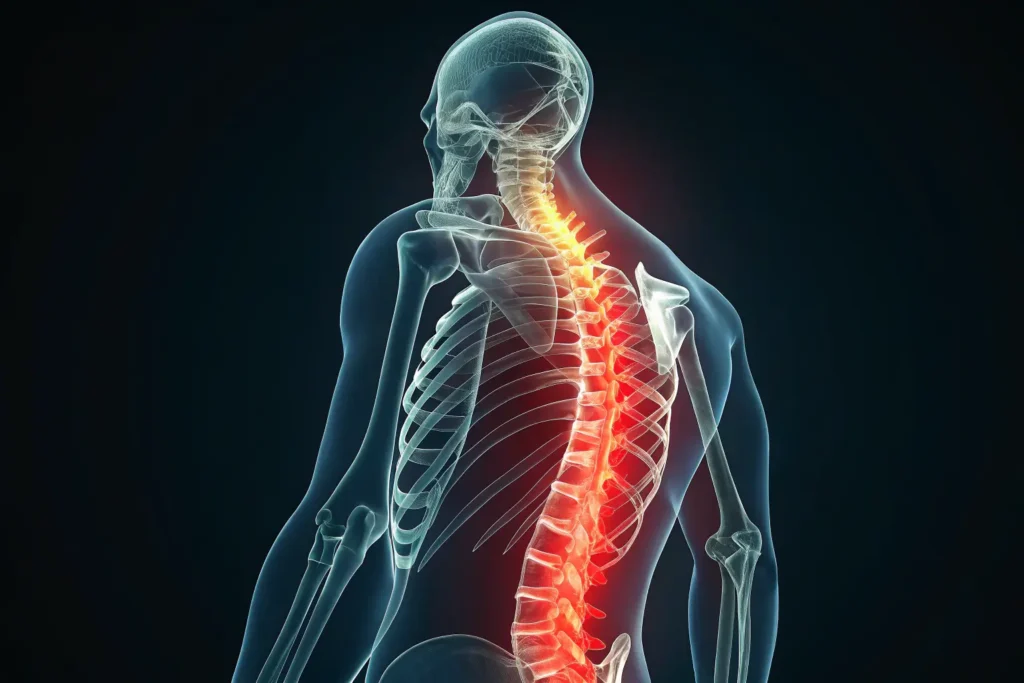
Anatomie : L’autoroute nerveuse sous pression
Imaginez votre colonne vertébrale comme une autoroute sophistiquée : les vertèbres en sont les ponts, les disques intervertébraux les amortisseurs, et le canal rachidien la voie réservée à la moelle épinière. Ce corridor naturel, large comme un doigt, abrite un ballet de racines nerveuses et le liquide céphalo-rachidien. Mais lorsque ce canal se rétrécit — sténose spinale —, les nerfs se retrouvent compressés, comme des voyageurs coincés dans un métro aux heures de pointe.
Signes & symptômes : Le corps lance des SOS codés
La sténose spinale ne crie pas, elle chuchote. D’abord, une claudication intermittente : des fourmillements dans les membres inférieurs après quelques pas, calmés par la flexion (s’asseoir devient un réflexe). Puis, des douleurs lombaires irradiantes, des engourdissements nocturnes, ou une faiblesse musculaire évoquant une « batterie à plat ». Dans les cas sévères, les troubles sphinctériens (vessie, intestins) ou une paralysie partielle sonnent l’alerte rouge.
Qu’est-ce que c’est ? Le rétrécissement qui dérange
La sténose spinale est un rétrécissement du canal vertébral, souvent lié à l’arthrose (usure des articulations postérieures), une hypertrophie du ligament jaune ou une hernie discale aggravée. Ce phénomène dégénératif, fréquent après 60 ans, peut aussi être congénital (canal étroit dès la naissance) ou post-traumatique. Le rachis lombaire (L4-L5) et cervical (C5-C6) sont les zones les plus vulnérables.
Facteurs de risques : Les coupables silencieux
- L’âge : 70% des cas après 65 ans, selon l’INSERM.
- Le glissement vertébral (spondylolisthésis).
- Les microtraumatismes répétés (port de charges, sports intensifs).
- Les maladies inflammatoires (arthrite, maladie de Forestier).
- Une prédisposition génétique (canal vertébral naturellement étroit).
Dépistage et diagnostic Sténose spinale : Chasser l’invisible
L’examen clinique reste la pierre angulaire : tests de flexion, évaluation des réflexes. Mais l’IRM et le scanner révèlent l’ampleur du rétrécissement, mesurant le diamètre du canal (normal : 12-15 mm ; pathologique : <10 mm). La myélographie, moins utilisée, cartographie les compressions via un produit de contraste injecté dans le sac dural.
Traitements : Du conservateur au chirurgical, un choix stratégique
1. Traitement médical :
- Antalgiques (paracétamol) et anti-inflammatoires en première ligne.
- Infiltrations de corticoïdes pour calmer l’orage inflammatoire.
- Kinésithérapie ciblée (renforcement des muscles paravertébraux, étirements).
2. Chirurgie : Quand la compression menace la qualité de vie.
- Laminectomie : Ablation d’une partie de la vertèbre pour élargir le canal.
- Arthrodèse : Fusion de deux vertèbres en cas d’instabilité.
- Techniques mini-invasives (incision de 3-5 cm) pour limiter les risques.
Chirurgie : Questions fréquentes, réponses sans filtre
« Combien de temps dure l’opération ? »
Entre 1h et 3h, selon la complexité.
« Où est la cicatrice ? »
Sur la ligne médiane du dos, longueur variable (3 à 10 cm).
« Anesthésie péridurale possible ? »
Oui, mais l’anesthésie générale est souvent privilégiée pour votre confort.
« Douleur post-opératoire ? »
Gérée par des morphiniques les premiers jours, puis antalgiques classiques.
« Quand reprendre le travail ? »
Si sédentaire : 2-4 semaines. Physique : 3-6 mois.
« Et la conduite ? »
Après 4-6 semaines, dès que les mouvements sont indolores.
Réapprivoiser sa colonne, un nerf à la fois
La sténose spinale n’est pas une fatalité. Entre infiltrations intelligentes et chirurgie robotisée, les options se sophistiquent. Mais le vrai défi reste préventif : entretenir sa « colonne-orchestre » par une hydratation optimale (les disques adorent l’eau), des étirements quotidiens et un poids stable. Car comme le rappelle le Dr. Lefebvre, neurochirurgien : « Le meilleur traitement, c’est celui qu’on n’a pas à pratiquer. »